Comprensión del Síndrome Piramidal
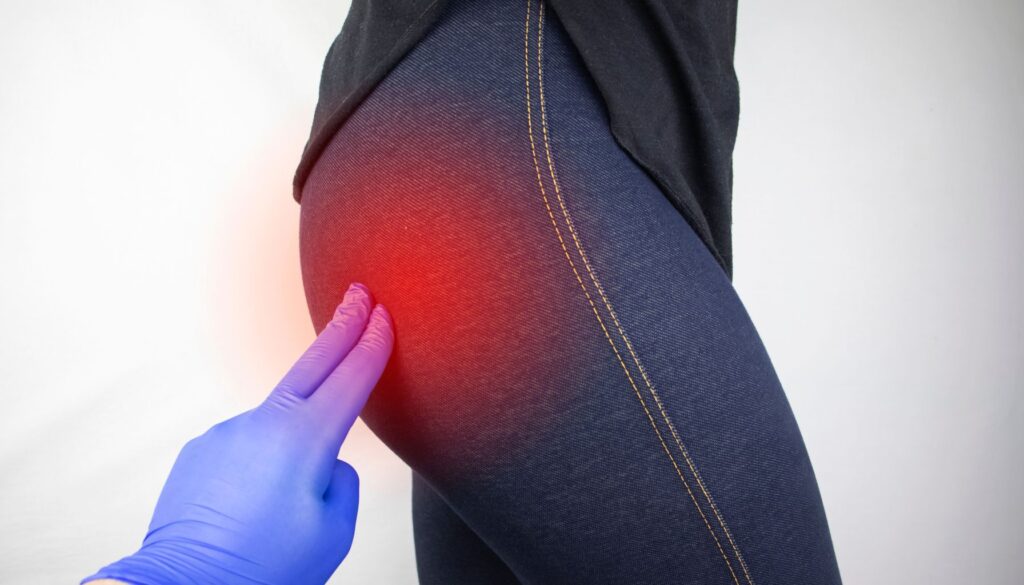
El síndrome piramidal es una patología relevante que abarca síntomas y características específicas. La correcta comprensión de sus elementos fundamentales es clave para facilitar un diagnóstico adecuado y un tratamiento eficaz.
¿Qué es el síndrome piramidal?
El síndrome piramidal, también conocido como síndrome del piriforme, se refiere a un conjunto de síntomas que surgen debido a la irritación o compresión del nervio ciático y/o nervios glúteos superior e inferior por el músculo piramidal, que se localiza en la región glútea. Este músculo tiene un papel crucial en la rotación externa de la cadera y el mantenimiento de la estabilidad de la articulación coxo-femoral. Cuando este músculo se encuentra tenso o presenta contracturas, puede afectar a estructuras adyacentes como el nervio ciático, provocando dolor y molestias que suelen irradiar hacia la pierna.
Diferencias entre síndrome del piramidal y ciática
Es común que los síntomas del síndrome piramidal sean confundidos con los de la ciática. Sin embargo, existen diferencias significativas entre ambas condiciones:
- Origen del dolor: En la ciática, el dolor es a menudo resultado de la compresión del nervio ciático en la zona lumbar, mientras que en el síndrome piramidal proviene directamente del músculo piramidal.
- Patrón de dolor: El dolor ciático generalmente se presenta a lo largo de la pierna en una trayectoria específica, afectando la distribución de los nervios lumbosacrales. En contraste, el dolor del síndrome piramidal se presenta en la región glútea y puede llegar a la parte posterior y lateral del muslo.
- Factores desencadenantes: Las posiciones prolongadas, actividades deportivas excesivas o lesiones directas en la región glútea suelen ser responsables del síndrome piramidal, mientras que en la ciática, se relaciona más con hernias discales o problemas en la columna vertebral.
Factores de riesgo y poblaciones vulnerables
Existen varios factores de riesgo que pueden predisponer a una persona a sufrir del síndrome piramidal. Estos incluyen:
- Género: Este síndrome tiene una mayor prevalencia en mujeres, especialmente aquellas entre 30 y 50 años, que suelen tener una estructura pélvica más ancha y mayor flexibilidad.
- Actividad física: Los deportistas, sobre todo aquellos que realizan actividades de alta intensidad como corredores o practicantes de deportes de fuerza, son más susceptibles a sufrir lesiones en el músculo piramidal.
- Estilo de vida sedentario: Las personas que pasan muchas horas sentadas, especialmente en posturas inadecuadas, pueden desarrollar tensiones en el músculo piramidal.
- Alteraciones anatómicas: Variantes en la anatomía del nervio ciático, como su recorrido a través del músculo, pueden incrementar el riesgo de desarrollar este síndrome.
Anatomía y Fisiopatología
La anatomía y fisiopatología del síndrome piramidal son fundamentales para entender su impacto en la salud musculoesquelética. El músculo piramidal y su relación con el nervio ciático son aspectos clave para desentrañar la complejidad de esta condición.
El músculo piramidal y su función
El músculo piramidal, también conocido como piriforme, es un pequeño músculo en forma de triángulo que se localiza en la región glútea. Su origen se encuentra en la parte anterior de los agujeros sacros del sacro y se inserta en la parte superior del trocánter mayor del fémur. Este músculo desempeña un papel esencial en la rotación externa de la cadera y ayuda a estabilizar la articulación coxo-femoral durante distintas actividades, como caminar, correr o subir escaleras.
El correcto funcionamiento del músculo piramidal es vital para la movilidad y el confort en las actividades diarias. Cualquier alteración en su integridad o en la función muscular puede desembocar en problemas de dolor y limitación funcional.
Relación con el nervio ciático
La relación entre el músculo piramidal y el nervio ciático es un factor crucial en la aparición de síntomas dolorosos. En un porcentaje significativo de la población, el nervio ciático puede atravesar el músculo piramidal o, en ocasiones, salir por encima o por debajo de él. Esta proximidad puede llevar a que cualquier inflamación o contractura en el músculo afecte al nervio ciático, generando un cuadro de dolor que puede simular una ciática, aunque las causas reales sean diferentes.
Cuando se produce una irritación del piramidal, el nervio puede sufrir compresión, lo que provoca síntomas que se manifiestan como dolor, hormigueo o debilidad en la región de la cadera y parte posterior de la pierna. Esta condición se exacerba en situaciones de actividad física intensa, mantenimientos posturales o incluso en reposo, dependiendo de la severidad de la afectación.
Desencadenantes comunes del dolor en síndrome compartimental
El dolor relacionado con el síndrome piramidal puede ser desencadenado por diversas causas. Entre las más comunes se encuentran:
- Mala práctica deportiva: Movimientos inadecuados o esfuerzos excesivos durante la actividad física pueden sobrecargar el músculo piramidal.
- Traumatismos: Golpes o caídas en la región glútea pueden generar inflamación o contractura muscular.
- Alteraciones posturales: Mantener malas posturas durante largos períodos, especialmente en entornos laborales, contribuye al desarrollo de síntomas.
- Variantes anatómicas: Diferentes patrones anatómicos pueden predisponer a la compresión del nervio ciático.
Estos desencadenantes pueden llevar a un debilitamiento de la musculatura circundante, aumentando la carga sobre el piramidal y, por ende, el riesgo de dolor y disfunción. La identificación de estos factores es crucial para la prevención y tratamiento del síndrome piramidal.
Presentación clínica y síntomas
La presentación clínica del síndrome piramidal se caracteriza por una variedad de síntomas que pueden afectar diferentes áreas del cuerpo, siendo el dolor en la región glútea uno de los más significativos. Estos síntomas tienen un impacto no solo en la calidad de vida del paciente, sino también en su capacidad para realizar actividades diarias.
Dolor en glúteo y áreas asociadas
El dolor experimentado en el síndrome piramidal se localiza principalmente en la zona glútea. Sin embargo, la irradiación del dolor puede afectar otras zonas como:
- Glúteos: el dolor puede ser intenso en la región de las nalgas y podría mostrarse como una molestia constante, también los pacientes refieren un dolor tipo “bocado” en esta zona.
- Parte posterior de las piernas: el dolor puede extenderse hacia las piernas, especialmente a lo largo del trayecto del nervio ciático.
- Pie: en casos avanzados, algunos pacientes informan dolor que puede sentirse hasta en el pie.
La calidad del dolor también puede variar, desde una sensación de ardor hasta un dolor punzante. Esta variabilidad puede contribuir a confusiones diagnósticas, ya que puede asemejarse a otros trastornos musculoesqueléticos y/o nerviosos.
Sintomatología diversa y manifestaciones clínicas
La sintomatología del síndrome piramidal no se limita únicamente al dolor. Los pacientes pueden experimentar:
- Parestesias: un hormigueo o sensación de adormecimiento en la región lumbar, o cadera es común.
- Dificultades al caminar: el dolor puede limitar la movilidad y causar una alteración en la marcha.
- Rigidez: muchos pacientes reportan rigidez en la cadera, lo que puede agravar el dolor al movilizarse.
- Puntos gatillo: la presión en ciertas áreas del músculo piramidal puede provocar una reacción dolorosa que se presenta como un aumento del dolor.
Estos síntomas a menudo se presentan de forma intermitente, lo que puede dificultar la identificación precisa del síndrome piramidal en comparación con otros trastornos. El historial clínico y la observación son fundamentales para un diagnóstico certero.
Factores que agravan los síntomas
Existen distintos factores que pueden intensificar los síntomas del síndrome piramidal. Estos agravamientos pueden relacionarse con:
- Movimientos específicos: actividades cotidianas como cruzar las piernas o realizar movimientos que estiren el músculo piramidal suelen agravar el dolor.
- Postura prolongada: permanecer sentado por largos periodos puede resultar en un aumento del dolor y en dificultades para moverse al levantarse.
- Actividad física: la práctica de deportes o ejercicios inadecuados, especialmente aquellos que requieren movimientos bruscos, puede desencadenar brotes de dolor.
- Estrés psicológico: el estrés emocional y la tensión pueden amplificar la percepción del dolor, contribuyendo a un ciclo de malestar.
El entendimiento de estos factores es esencial para el desarrollo de estrategias efectivas de manejo y prevención que reduzcan el impacto de los síntomas en la vida del paciente.
Diagnóstico del síndrome piramidal
El diagnóstico del síndrome piramidal es un proceso crítico que requiere una evaluación minuciosa. Este complejo trastorno puede manifestarse de diversas maneras, lo que hace que su identificación adecuada sea fundamental para determinar el tratamiento adecuado.
Evaluación clínica y anamnesis
La primera fase del diagnóstico se centra en la evaluación clínica. El terapeuta realiza una historia clínica detallada para identificar la naturaleza y la localización del dolor. Durante esta anamnesis, se valoran diferentes aspectos, tales como:
- Inicio y duración del dolor.
- Actividades o movimientos que agravan el dolor.
- Presencia de síntomas asociados, como hormigueo o debilidad en las extremidades.
- Historia de traumatismos o lesiones previas en la zona glútea o lumbar.
Es fundamental que el profesional indague sobre la actividad física del paciente, ya que la práctica de ciertos deportes o movimientos repetitivos puede facilitar la aparición de este síndrome. Asimismo, la evaluación física incluye pruebas específicas, como la maniobra de irritación del piriforme, que puede provocar o aumentar el dolor si el músculo está comprometido.
Uso de pruebas de imagen
Las pruebas de imagen juegan un papel esencial en el diagnóstico del síndrome piramidal. Si bien la evaluación clínica es primordial, las imágenes pueden ayudar a descartar otras causas del dolor y a observar la anatomía muscular y neural en la región afectada.
Resonancia magnética y otras técnicas
La resonancia magnética (RM) es una de las herramientas más útiles en este contexto. Permite visualizar no solo el músculo piramidal, sino también su relación con estructuras cercanas, como el nervio ciático. A través de la RM se pueden identificar:
- Inflamación del músculo piramidal.
- Cambios degenerativos o lesiones en el músculo.
- Alteraciones en la anatomía del nervio ciático que puedan estar relacionadas con la sintomatología.
Otras técnicas de imagen, como la ecografía, también pueden ser útiles. Esta modalidad permite evaluar de manera dinámica la contracción del músculo y la interacción con el nervio ciático, ofreciendo información complementaria que puede ser valiosa en el diagnóstico.
Diagnóstico diferencial con otras afecciones
El diagnóstico diferencial es una parte crucial en la evaluación del síndrome piramidal. Existen múltiples condiciones que pueden presentar síntomas similares, por lo que es esencial distinguir entre ellas. Algunas de las afecciones que se deben considerar son:
- Hernias discales lumbares.
- Alteraciones facetarias de la columna.
- Tensión muscular en la zona lumbar o glútea.
- Neuropatías periféricas que puedan causar dolor radicular.
Un diagnóstico incorrecto puede llevar a un tratamiento inadecuado, por lo que se recomienda un enfoque exhaustivo que incluya la evaluación de todos los factores relacionados con el dolor. Solo con una detección precisa se puede establecer un plan de tratamiento efectivo y personalizado que aborde las necesidades específicas del paciente.
Tratamiento del síndrome piramidal
El tratamiento del síndrome piramidal es integral y busca aliviar el dolor, mejorar la función y prevenir recaídas. Se combinan enfoques no quirúrgicos y farmacológicos para ofrecer un abordaje multidisciplinario que adapte las intervenciones a cada paciente.
Intervenciones no quirúrgicas
Estiramientos y ejercicios específicos
Los estiramientos son fundamentales en la rehabilitación del síndrome piramidal. Estos ejercicios ayudan a reducir la tensión en el músculo piramidal, mejorando la flexibilidad y disminuyendo el dolor. Es recomendable realizar estiramientos concentrados en la cadera y la región glútea, lo que puede incluir:
- Estiramiento del piramidal en posición sentada o acostada.
- Ejercicios de rotación externa del muslo para soltar tensiones.
- Movimientos suaves de flexión de cadera y rodilla para evitar la rigidez.
La práctica regular de estos ejercicios, preferiblemente bajo la supervisión de un fisioterapeuta, facilita la mejora progresiva del dolor y contribuye a la estabilidad de la cadera.
Terapias manuales y físicas
Las técnicas de terapia manual son efectivas para aliviar la tensión muscular y mejorar la circulación en la zona afectada. Estas pueden incluir:
- Diferentes técnicas de terapia manual focalizadas en los glúteos y la región lumbar.
- Manipulación osteopática para aliviar restricciones y mejorar el rango de movimiento.
- Terapias de movilización que ayudan a restaurar la función articular.
Las terapias físicas pueden complementarse con el uso de calor o frío, lo que ayuda a controlar la inflamación y a reducir el dolor. La electroterapia también puede ser considerada como un recurso adicional en el tratamiento aunque de poca efectividad en caso de no realizarse de forma invasiva.
Enfoque multidisciplinario en tratamiento del dolor
El síndrome piramidal puede requerir la colaboración de diferentes especialistas para una gestión integral. Un enfoque multidisciplinario incluye:
- Fisioterapia: Para la evaluación física y el diseño de un programa de rehabilitación.
- Readaptación Funcional: Para adaptar las actividades físicas y prevenir lesiones futuras.
- Psicología clínica: En caso de que el dolor crónico afecte significativamente la calidad de vida del paciente.
- Rehabilitación: En situaciones de dolor persistente, donde se requiera un seguimiento exhaustivo.
El trabajo conjunto de estos profesionales permite una atención más completa y personalizada, facilitando la recuperación y mejora del bienestar del paciente.
Prevención y mejora de la calidad de vida
La prevención y mejora de la calidad de vida en personas afectadas por el síndrome piramidal son aspectos fundamentales para abordar el dolor y optimizar la funcionalidad. Implementar cambios en la rutina diaria puede marcar una diferencia significativa en la sintomatología y el bienestar general.
Adaptaciones en la vida diaria
Realizar adaptaciones en la vida cotidiana es esencial para minimizar el dolor y evitar el agravamiento de los síntomas. Algunas modificaciones prácticas incluyen:
- Organización del espacio: Mantener un entorno ordenado y accesible ayuda a evitar movimientos bruscos o incómodos.
- Uso de mobiliario adecuado: Optar por sillas con buen soporte lumbar y ajustables puede ayudar a mantener una postura adecuada.
- Evitar posiciones estáticas prolongadas: Incorporar pausas activas durante el día, especialmente al trabajar, contribuye a reducir la tensión muscular.
- Calzado apropiado: Elegir zapatos que proporcionen un buen soporte y amortiguación es crucial para la salud de la cadera y la postura en general.
Estrategias ergonómicas y posturales
La postura desempeña un papel crucial en la aparición y sostenimiento del dolor. Adoptar estrategias ergonómicas en actividades diarias facilitará la reducción del malestar. Se sugiere seguir las siguientes pautas:
- Postura al sentarse: Utilizar una silla que mantenga la espalda recta, con los pies apoyados en el suelo.
- Posición al trabajar en un ordenador: Asegurarse de que la pantalla esté a la altura de los ojos y que el teclado esté al nivel de los codos.
- Levantamiento de objetos: Agacharse utilizando las rodillas y mantener el objeto cerca del cuerpo minimiza la carga en la espalda y caderas.
- Uso de dispositivos de soporte: Considerar la utilización de cojines o almohadas ergonómicas que ayuden a mantener la alineación adecuada de la pelvis y columna.
Importancia de la actividad física controlada
La actividad física controlada es uno de los pilares de la prevención y mejora de la calidad de vida. Realizar ejercicios adecuados contribuye a fortalecer la musculatura y aumentar la flexibilidad. Se recomienda seguir un programa de ejercicios diseñado por profesionales que contemple:
- Ejercicios de fortalecimiento: Fortalecer el core y los músculos circundantes a la cadera resulta beneficioso para reducir la carga sobre el músculo piramidal.
- Estiramientos: Incluir estiramientos específicos del músculo piramidal y de los músculos adyacentes ayuda a aliviar la tensión y prevenir contracturas.
- Actividades de bajo impacto: Practicar natación, yoga o pilates puede ser muy útil para mantener la movilidad y disminuir el dolor sin generar un esfuerzo excesivo.
Mitigación de situaciones crónicas
La mitigación de situaciones crónicas es un enfoque esencial para mejorar la calidad de vida de los pacientes que sufren dolor persistente. Este enfoque implica una combinación de estrategias que pueden ayudar a aliviar el dolor y facilitar el manejo de los síntomas a largo plazo.
Manejo del dolor crónico
El manejo del dolor crónico se centra en el control de los síntomas para mejorar la funcionalidad del paciente. Las estrategias pueden variar según las necesidades individuales, pero generalmente incluyen:
- Terapias físicas: Incluyen programas de ejercicio específicos que pueden contribuir a mejorar la movilidad y reducir el dolor.
- Técnicas de relajación: Métodos como la meditación, la respiración profunda y el yoga que ayudan a reducir la percepción del dolor.
- Psicoterapia: El apoyo psicológico puede ser beneficioso para gestionar el estrés y las emociones asociadas con el dolor crónico.
El manejo efectivo del dolor crónico requiere un enfoque integral que involucre al paciente en la toma de decisiones, asegurando que se sienta parte activa de su proceso de recuperación.
Rehabilitación prolongada en casos crónicos
La rehabilitación en unidades del dolor es un aspecto fundamental del tratamiento para pacientes que experimentan dolor persistente. Estas unidades ofrecen un enfoque multidisciplinario, donde diferentes especialistas colaboran para personalizar el tratamiento.
- Evaluación integral: Se lleva a cabo una evaluación exhaustiva que incluye aspectos médicos, físicos y psicosociales del paciente.
- Programas de ejercicios personalizados: Se diseñan planes de rehabilitación individualizados que pueden incluir ejercicios de fortalecimiento y estiramiento del músculo piramidal y áreas adyacentes.
- Seguimiento continuo: La supervisión regular permite ajustes en el tratamiento según la evolución del paciente y su respuesta a las terapias.
- Educación del paciente: Se proporciona información para que los pacientes comprendan su condición y participen activamente en su manejo.
Estos programas son vitales para abordar no solo los síntomas físicos, sino también los aspectos emocionales y el impacto en la calidad de vida del paciente.
Casos que requieren intervención quirúrgica
En determinadas situaciones, puede ser necesario considerar un enfoque quirúrgico. La evaluación cuidadosa de cada caso es fundamental para determinar la mejor opción terapéutica.
- Diagnósticos claros: Los casos donde se identifica una patología estructural que no responde a tratamientos conservadores pueden requerir cirugía.
- Severidad del dolor: Cuando el dolor se vuelve incapacitante y no mejora con tratamientos médicos o fisioterapéuticos, la intervención quirúrgica puede ser la última opción.
- Mejora funcional: La cirugía puede tener como objetivo restaurar la función del músculo piramidal y aliviar la presión sobre estructuras nerviosas.
La decisión de proceder con una intervención quirúrgica debe ser tomada en conjunto entre el paciente y el equipo médico, considerando los riesgos y beneficios esperados. La planificación adecuada y el seguimiento postoperatorio son cruciales para maximizar los resultados y minimizar las complicaciones.
Nuevos enfoques y avances en el tratamiento
El manejo del síndrome piramidal está evolucionando constantemente. Los nuevos enfoques y avances buscan mejorar la efectividad de los tratamientos, proporcionando más opciones a los pacientes y facilitando un alivio del dolor más duradero.
Innovaciones en diagnóstico y tratamiento
Las innovaciones en el diagnóstico del síndrome piramidal se centran en el uso de tecnologías avanzadas que permiten una evaluación más precisa. La implementación de técnicas como la ecografía musculoesquelética ha ganado popularidad, ya que permite visualizar en tiempo real la anatomía del músculo piramidal y su relación con el nervio ciático. Este abordaje reduce la dependencia de estudios por imagen más invasivos, como la resonancia magnética, y mejora el diagnóstico precoz.
En cuanto al tratamiento, se están desarrollando protocolos más individualizados que integran enfoques físicos y farmacológicos. Las nuevas técnicas de terapia manual, que incluyen manipulaciones específicas dirigidas al músculo piramidal, han mostrado resultados prometedores. Estas técnicas buscan liberar la tensión muscular y mejorar la movilidad, lo que puede resultar en una menor incidencia de dolor referido a la ingle.
Terapias de vanguardia
Se están desarrollando múltiples terapias de vanguardia que podrían revolucionar el tratamiento del síndrome piramidal. Algunos de los enfoques más destacados incluyen:
- Terapia de ondas de choque: Esta técnica utiliza ondas acústicas para estimular la reparación de tejidos y aliviar el dolor crónico, mostrando efectos positivos en algunos estudios preliminares.
- Neuromodulación: La neuromodulación periférica, a través de dispositivos implantables o técnicas no invasivas, se encuentra en fase de investigación y podría ofrecer un alivio más significativo y duradero.
- Uso de micropartículas para la entrega de fármacos: Este enfoque permite la administración más localizada y controlada de medicamentos antiinflamatorios o analgésicos en el área afectada.
El futuro del manejo integral del síndrome piramidal
El futuro del manejo integral del síndrome piramidal apunta hacia un enfoque multidisciplinario, donde la colaboración entre médicos, fisioterapeutas, y terapeutas ocupacionales es fundamental. Es probable que los tratamientos integren técnicas de medicina regenerativa, como la terapia celular y el uso de factores de crecimiento, los cuales están en el horizonte de la investigación.
Además, la educación del paciente juega un rol crucial en el manejo a largo plazo. La implementación de programas de rehabilitación personalizados y la inclusión de técnicas de autocuidado podrán llevar a una mejora significativa en la calidad de vida de los pacientes afectados.
La combinación de avances tecnológicos y un enfoque centrado en el paciente sugiere que el manejo del síndrome piramidal será más efectivo en los próximos años, ofreciendo una esperanza renovada para quienes padecen esta condición dolorosa.

Fisioterapeuta con una notable experiencia y formación. Me dedico a cada paciente con una mezcla única de pericia técnica y empatía humana.
